Donner la priorité à ce qui compte le plus pour les personnes âgées tout au long du continuum des soins
Pourquoi c'est important
 Photographie de l'Institut national du vieillissement | flickr
Photographie de l'Institut national du vieillissement | flickr
Demander à un patient ce qui compte pour lui peut être une manière trompeusement simple de prioriser des rencontres cliniques souvent trop brèves. À l'origine, certains prestataires de soins primaires de MaineHealth avaient intégré la question dans le modèle de visite annuelle de bien-être Medicare (AWV) de leur système, mais elle n'était pas en haut de la liste. En utilisant un cycle Plan-Do-Study-Act (PDSA) pour tester un séquençage optimal, ils ont essayé de demander aux prestataires de poser la question en premier.
Selon Molly Anderson, directrice des programmes gériatriques au Maine Medical Center (MMC), demander ce qui compte dès le début peut orienter le rendez-vous de manière utile. « Nous voulons dire que cela permet de gagner du temps », a-t-elle déclaré. « Les patients n’attendent pas et gardent leur agenda pour la fin du rendez-vous en disant : « Oh, attendez, j’ai oublié de mentionner quelque chose » ou « Encore une chose ». » Pour les prestataires de soins occupés, apprendre que demander les priorités d’un patient dès le début pouvait faire gagner du temps – plutôt que de prolonger une visite, une préoccupation courante – a été crucial pour gagner le soutien de ceux qui n’étaient pas sûrs de l’intérêt de demander ce qui compte .
« Et puis », a déclaré Anderson, « ils ont vraiment aimé les conversations que cela a suscitées. »
MaineHealth a tiré de nombreuses leçons de ce type au cours des dernières années sur la manière de fournir les meilleurs soins possibles aux personnes âgées tout au long du continuum de soins. Environ un habitant du Maine sur cinq est une personne âgée, et bon nombre d'entre eux reçoivent des soins de santé de MaineHealth, un système de santé intégré à but non lucratif qui dessert l'État (ainsi que le New Hampshire voisin) par le biais de ses 12 hôpitaux communautaires, de nombreux cabinets de soins primaires et spécialisés et de services complets de soins de longue durée et de soins aux personnes âgées. Au cours de la prochaine décennie, les sorties d'hôpital de MaineHealth pour les patients âgés de 65 ans et plus devraient augmenter de 11,8 %.
En 2018, pour servir cette population croissante, MaineHealth a rejoint Age-Friendly Health Systems (AFHS). AFHS est une initiative de IHI et de la Fondation John A. Hartford, en partenariat avec l'American Hospital Association et la Catholic Health Association des États-Unis. Dans Age-Friendly Health Systems, les soins adaptés aux personnes âgées sont définis comme des soins basés sur les « 4 M » : ce qui compte, les médicaments, la mentalité et la mobilité (voir la figure 1).
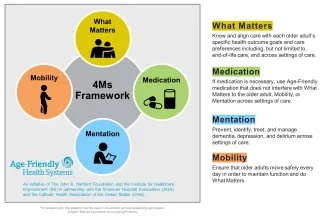
MaineHealth a été membre de la première communauté d'action de l'AFHS. Depuis lors, ils ont piloté des soins adaptés aux personnes âgées à différents niveaux (hospitalisation, soins de longue durée et ambulatoires) et ont diffusé les 4M dans tout le système.
L'équipe a débuté avec des patients hospitalisés au Maine Medical Center (MMC), un hôpital universitaire de Portland. Ils ont testé les 4M sur plusieurs sites, notamment le MMC Hospital Elder Life Program (HELP) et la MMC Geriatric Assessment Clinic, avant de passer à plusieurs unités d'hospitalisation du MMC et au service des urgences du MMC.
L’une des leçons clés de ce travail a été d’identifier et de former des champions. Les champions « ont la capacité de partager les données, de partager les histoires et de partager l’impact », a déclaré Peter Baker, LCSW, responsable du programme de gériatrie chez MaineHealth. « Je pense que cela contribue à cette adhésion. Et nos champions nous ont aidés à nous orienter dans différentes directions ainsi qu’à éviter les faux pas lorsque nous nous lançons dans de nouveaux domaines. »
L’équipe a également appris qu’il fallait s’assurer que les politiques existantes étaient mises en œuvre de manière fiable. Par exemple, une politique était déjà en place pour administrer la méthode d’évaluation de la confusion (CAM) afin d’évaluer le délire. Mais à partir d’un cycle PDSA , l’équipe a constaté que cela n’était pas systématique. En réponse, elle a créé un « badge buddy » (un outil éducatif portable contenant des conseils rapides sur la prévention du délire et d’autres informations) et a proposé une formation supplémentaire. En conséquence, elle a rapidement pu rétablir l’administration de la CAM comme norme.
Une troisième leçon a été d’inclure les membres de l’équipe du dossier médical électronique (DME) dès le début et de les impliquer dans le travail. « L’examen des dossiers est toujours fastidieux et prend du temps. En impliquant l’équipe du DME dès le début, nous avons gagné beaucoup de temps », a expliqué M. Baker. Cela a également permis de recueillir « d’excellentes données, qui nous ont aidés à mesurer l’impact de nos cycles PDSA à l’avenir », a-t-il ajouté.
Alors que l'expansion des 4M était en cours sur les sites d'hospitalisation du MMC, MaineHealth pilotait également le travail de l'AFHS dans sa pratique de soins primaires et dans un centre de soins de longue durée, St. Joseph's Rehabilitation Residence.
Dans ces nouveaux contextes, ils ont tiré parti des enseignements du travail du MMC. « Nous avons tiré des leçons de nos expériences, mais nous étions également conscients que la situation était très différente en ce qui concerne le personnel, le DSE et toutes sortes d'autres choses », a déclaré Baker. Par exemple, les établissements de soins de longue durée ont encore tendance à effectuer beaucoup plus de tâches administratives que de travail informatique, ce qui a nécessité une adaptation.
Les maisons de retraite présentent également des avantages. « L’un des avantages des maisons de retraite est que les patients y restent plus longtemps parce que c’est leur domicile », a déclaré Baker. « Nous pouvons donc recueillir ces histoires et savoir ce qui compte peut avoir un impact significatif sur les soins. Le partage de ces informations au sein de l’équipe soignante peut avoir un impact bénéfique sur la qualité des soins ainsi que sur la compétence et la confiance du personnel. »
MaineHealth a également piloté des soins adaptés aux personnes âgées dans plusieurs cabinets de soins primaires. Ils ont profité d'une initiative visant à augmenter le nombre d'AWV Medicare en veillant à ce que les 4M soient intégrés à ces visites. Les AWV ne sont « pas le seul endroit où nous allons évaluer les 4M », a déclaré Baker, « mais c'est un excellent endroit pour les évaluer tous ». Ils ont apporté quelques adaptations à leur DSE, principalement pour demander ce qui compte, et ont créé un tableau de bord de soins primaires AFHS.
« L'une des leçons que nous avons apprises du site ambulatoire est que bon nombre des 4 M sont déjà appliqués à de nombreux patients », a déclaré Baker. Ils ont appris à tirer parti des cadres déjà en place, en ajoutant les 4 M uniquement lorsque cela est nécessaire. « Concentrez-vous sur les lacunes », a conseillé Baker.
Vous pourriez également être intéressé par :
Contribuons-nous par inadvertance à la discrimination à l’égard des personnes âgées ?

