Pourquoi c'est important
Les aidants familiaux apportent un soutien inestimable à des millions de personnes âgées dans le monde, mais sont trop rarement au centre des préoccupations lorsqu’il s’agit d’étudier les moyens d’améliorer les soins.
Lorsque Noreen Bock, travailleuse sociale en milieu familial, a commencé à interroger les aidants familiaux sur leur bien-être, certains ont été pris au dépourvu. Dans un cas, le frère d’un patient a commencé à répondre aux questions au nom de sa sœur. « Non, c’est à propos de vous », a précisé Mme Bock. « Il m’a dit que c’était la première fois que quelqu’un lui demandait comment il allait. »
Mme Bock est directrice du service social au Jamaica Hospital Nursing Home (JHNH), un centre de soins infirmiers et de réadaptation de 228 lits, qui fait partie du Jamaica Hospital Medical Center (JHMC), l'un des principaux systèmes de santé du Queens, à New York. Le JHMC participe à Age-Friendly Health Systems, une initiative de l' Institute for Healthcare Improvement (IHI) et de la Fondation John A. Hartford, en partenariat avec l'American Hospital Association et la Catholic Health Association of the United States. Dans Age-Friendly Health Systems, les soins adaptés aux personnes âgées sont définis comme des soins basés sur les « 4 M » : ce qui compte, les médicaments, la mentalité et la mobilité (voir la figure 1).
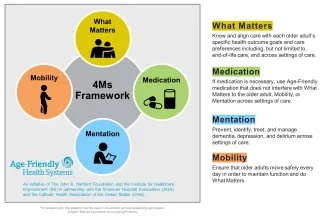
Récemment, IHI a renforcé son engagement en faveur des aidants familiaux de personnes âgées. La Fondation John A. Hartford a financé le Rush University Medical Center pour qu’il s’associe à IHI dans le cadre du programme Caregiver Intervention (4Ms-CGI), qui a deux objectifs : 1) transformer la façon dont le personnel des systèmes de santé perçoit et interagit avec les aidants familiaux ; et 2) fournir des programmes et des services aux aidants familiaux pour répondre à leurs propres besoins et les aider à fournir une quantité raisonnable de soins à la personne âgée de leur entourage.
Rush et IHI ont engagé six sites pilotes dans trois systèmes de santé pour l'étude de recherche 4Ms-CGI, afin de tester et d'affiner le modèle dans leurs environnements de soins de santé. L'un des sites pilotes était le JHNH, dont Mme Bock a pris la direction. « Nous ne nous concentrons pas toujours sur le soignant et ses besoins en plus de ceux du patient », a déclaré Mme Bock. « Certains soignants ont clairement des difficultés, nous avons donc pensé que ce serait un bon projet. »
Le processus commence par une rencontre pour faire connaissance avec l'aidant. Cela comprend une évaluation complète de l'aidant pour déterminer ses points forts et les domaines dans lesquels il a besoin d'un soutien supplémentaire. À partir de là, l'aidant familial peut parler à un travailleur social ou à un psychologue pour se mettre en contact avec diverses ressources. Il peut également être orienté vers des réunions de renforcement des compétences ou de planification de l'équipe de soins et participer à des séances « Ce qui compte », un moment consacré à discuter de ce qui compte pour l'aidant et le bénéficiaire des soins.
Au JHNH, de nombreux résidents reçoivent des soins subaigus et sont admis pour des séjours de courte durée. Pour identifier les candidats appropriés pour participer au projet pilote de soutien aux aidants, Mme Bock s'est appuyée sur les travailleurs sociaux de l'établissement, qui avaient une bonne idée des aidants qui pourraient avoir besoin de plus d'aide à leur retour à la maison. Ils ont finalement choisi dix aidants, répartis selon différentes relations familiales : frères, sœurs, conjoints. « C'était intéressant de voir le rôle différent de chacun en tant qu'aidant », a déclaré Mme Bock. Elle a constaté que la plupart d'entre eux étaient ouverts à recevoir du soutien.
Pour évaluer les besoins de l’aidant, le programme prescrit l’administration de plusieurs outils : l’ échelle de fardeau pour les aidants familiaux (BSFC-s) ; l’ échelle d’auto-efficacité générale (General Self-Efficacy Scale ) ; le GAD-7 , qui permet de dépister l’anxiété ; le questionnaire sur la santé du patient (PHQ-9), qui permet de dépister la dépression ; le questionnaire sur la littératie en santé (Brief Health Literacy ), qui aborde les obstacles possibles à l’apprentissage ; et un outil sur les déterminants sociaux de la santé (figure 1 ci-dessous), qui permet d’évaluer si l’aidant reçoit suffisamment de nourriture, vit dans un logement adéquat ou satisfait ses autres besoins fondamentaux. Mme Bock a commencé par y aller doucement, en disant aux aidants qu’ils pouvaient commencer avec un seul outil et continuer à partir de là. La plupart ont fini par les remplir tous.
 Figure 2. Outil de dépistage des déterminants sociaux de la santé du Rush University Medical Center
Figure 2. Outil de dépistage des déterminants sociaux de la santé du Rush University Medical Center
Bien que l’échelle de fardeau ait parfois mis les aidants mal à l’aise, Mme Bock a trouvé que l’échelle de fardeau fournissait des informations particulièrement utiles. « Personne ne veut dire que son proche est un fardeau », a-t-elle noté. Elle a souligné qu’ils étaient libres de refuser de répondre. Mais un certain nombre de participants ont pu exprimer leurs émotions à propos de leur rôle d’aidant. Certains ont pleuré. « J’ai vu beaucoup de culpabilité », a déclaré Mme Bock. Par exemple, une patiente atteinte de la maladie d’Alzheimer avait fait promettre à sa sœur qui s’occupait d’elle de ne jamais la placer dans un établissement de soins infirmiers, mais elle n’avait pas eu le choix lorsqu’elle n’était plus en mesure de s’occuper de sa sœur en toute sécurité à la maison. Mme Bock a également observé comment la culture et le sexe influencent la façon dont les aidants perçoivent leur rôle, comme dans le cas d’une femme qui a déclaré que dans sa tradition, c’était le devoir de l’épouse de s’occuper de son mari 24 heures sur 24.
Après les premières rencontres, Mme Bock a tenu une réunion supplémentaire avec la plupart des aidants. Avec d’autres, elle en a tenu deux ou trois de plus. La durée des rencontres variait, généralement d’une heure à une heure et demie, avec davantage de temps nécessaire pour les aidants plus âgés en moyenne. Mme Bock a pu tenir la plupart des conversations en personne, ce qu’elle préférait. Elle en a tenu deux par téléphone, mais elle a eu l’impression que « l’on perdait le lien personnel ».
Grâce à ces travaux, Mme Bock et ses collègues ont appris que les 4M peuvent s'appliquer non seulement au patient, mais aussi au soignant. Il est également important de réfléchir à ce qui compte pour le soignant. Et pour aborder les 4M d'un patient, il faut tenir compte du soignant. Certains médicaments, par exemple, peuvent nécessiter une formation du soignant pour leur administration.
Lorsque les résidents sont presque prêts à partir, l'équipe se réunit pour planifier leur sortie. Le projet pilote a fourni une liste de contrôle des éléments à enseigner au soignant avant son retour à la maison dans un établissement de réadaptation pour les soins subaigus, notamment l'enseignement sur le diabète, la formation à la physiothérapie et les soins des plaies.
La dernière étape du processus consiste à faire un suivi auprès des soignants un mois, trois mois et six mois après la fin de l’intervention. Jusqu’à présent, Mme Bock a rencontré trois des soignants. L’un d’eux était la sœur qui a dû placer sa sœur dans un centre de soins pour troubles de la mémoire. « Cela la tue tous les jours d’avoir à faire ça, mais elle va lui rendre visite tous les jours », a déclaré Mme Bock. « [La prise en charge] ne s’arrête pas vraiment. » Elle a également parlé avec la femme qui s’occupait de son mari 24 heures sur 24, 7 jours sur 7, parce qu’elle estimait que c’était son devoir. « Nous avons parlé de la possibilité qu’elle prenne un jour ou deux pour se vider la tête », a déclaré Mme Bock. La femme a trouvé quelqu’un d’autre pour s’occuper de son mari pendant qu’elle se rend dans un lieu de méditation une fois par semaine.
Pour les prochaines étapes, l’équipe continuera de faire le suivi auprès de la première cohorte de soignants. Elle prévoit également de faire participer davantage de soignants, mais ne sait pas encore comment son approche évoluera. Bien qu’il serait idéal de faire participer tous les soignants, le processus prend du temps et nécessiterait une augmentation substantielle du personnel. L’équipe envisage également d’offrir un groupe de bien-être mensuel aux soignants.
L’un des facteurs clés du succès du projet pilote a été le soutien de la direction. Thomas Younghans, LCSW, MBA, LNHA, vice-président du JHNH, a déclaré : « Nous constatons désormais qu’il est nécessaire d’aller plus loin que la simple planification de la sortie. » Les membres de la famille « avaient besoin d’un peu plus d’attention que nous ne le pensions », a-t-il poursuivi. « C’est quelque chose que nous allons intégrer à notre travail à l’avenir. »
Vous pourriez également être intéressé par :
Prendre soin des aidants : 7 conseils pour aider les aidants à faire face à la situation

